緑内障とは
眼の奥にある神経が障害されることによって、眼の見える範囲が狭くなる(視野狭窄)病気です。
進行するまで気付きにくい病気であり、失明原因の第1位なので早期発見、早期治療が必要です。
| 当院での緑内障診察 |
|---|
| 院長は15年以上にわたり、神戸大学附属病院で緑内障専門外来・手術を担当してきました。 また数多くの緑内障に関する講演や研究を行い、教科書の執筆等多数の業績をあげてきました。 当クリニックでは、大学レベルの検査機器をそろえ、適切な診断、管理を行います。 必要であれば、レーザー治療に加え、日帰り緑内障手術(線維柱帯切除術・切開術、隅角癒着解離術等)も行います。 |
緑内障診療について
| 目次 |
|---|
|
|
Ⅰ緑内障専門医としての考え
緑内障は、「ゆっくり進行していく視神経障害」という病気です。失明などの深刻な視機能障害に至ることは多くはありませんが、一度、緑内障と診断された患者さまのほとんどは一生に渡る点眼や通院が必要となります。患者様においては、失明などを過度に恐れることなく、「緑内障という病気と適切な関係を保ちながら一生つきあっていく」ことがとても重要となります。
私は、緑内障専門医として、診断・治療するだけでなく、患者様が自分の緑内障を適切に理解し、受け入れることができますように、また、無理なく通院・治療を継続できるように、それぞれの方に応じた丁寧な説明と継続的なサポートを心がけています。その結果、緑内障とともに一生を歩む患者さまの横を、少しでも支えになりながら歩いていければ幸いです。
また、緑内障は神経がすこしずつ傷むので、よくなる病気ではありません。早期に発見し、適切に治療する必要があります。早期発見のために様々な研究を今まで行い、報告しました(院長の業績はこちら)。また、緑内障の病態に関する基礎研究を数多く発表してまいりました。それらの業績に対し、2014年にはアジア環太平洋緑内障学会若手研究者賞を受賞しました(詳細はこちら)。多くの緑内障手術も行ってきましたが、当院でも引き続き安全かつ効果の高い手術をめざします。今後も最新の知見を取り入れ、より良い緑内障診断・治療を目指したいと考えております。
緑内障の患者様にご注意いただきたいこと
緑内障と診断されたからと言って必要以上に落ちこんだり、必要以上に心配しないようにして頂けたらと思います。
誰でも当初は不安になるかと思いますが、その場合には将来の見通しについてご遠慮なくおたずね下さい。私の長年の経験を元にできるだけお話したいと思います。
Ⅱ緑内障とは
何らかの原因で視神経が障害され、視野(見える範囲)が狭くなってしまう病気です。眼圧の上昇がその原因の一つと言われています。40歳以上の方の5%、20人に一人が緑内障であるといわれています。しかし、一般的に、緑内障では、自覚症状がほとんどなく、知らないうちに病気が進行していることが多くあります。視神経の障害はゆっくりとおこり、視野も少しずつ狭くなっていくため、眼に異常を感じることはあまりありません。近視や家族歴のある方は20代でも発症していることがあります。
急性の緑内障では急激に眼圧が上昇し、眼の痛み・頭痛・吐き気などの激しい症状をおこします。時間が経つほど治りにくくなるため、すぐに治療を行い、眼圧を下げる必要があります。
残念ながら、日本では後天的失明原因の一番が緑内障で、光すら失う(光覚なし)の状態になってしまうこともあります。
眼圧とは
眼圧の測定
「ノンコンタクト眼圧計」は簡単に眼圧を測ることができるので、患者さまの「だいたいの眼圧」を知ることには役に立ちますので、最初の眼科検査のひとつとして行っています。しかし、緑内障の患者さまの診断や経過観察の際には、「ノンコンタクト眼圧計」は不正確なこともあるので、より正確な「ゴールドマン圧平式眼圧計」による眼圧測定を行います。治療成績などの臨床報告のほとんどはゴールドマン圧平式眼圧計によって測った眼圧をもとにされています。緑内障学会でも緑内障患者様では「ゴールドマン圧平式眼圧計」による測定を推奨しています。
眼圧はいつも一定というわけではなく、変動を繰り返しています。24時間では深夜から早朝に眼圧が高い人が多く、年間では冬場に眼圧が高い人が多いことが知られています。したがって、緑内障の患者さまの眼圧の評価のためには、一回の測定だけでは不十分ですので、数回の異なる日に測定を行いその平均値などを考えることが重要となります。
なぜ眼圧が
あがるのか
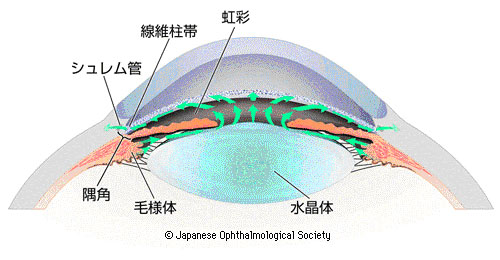
緑内障の種類
1.原発開放隅角緑内障
房水の出口である線維柱帯が徐々に目詰まりし、眼圧が上昇すると考えられています。ゆっくりと病気が進行していく慢性の病気です。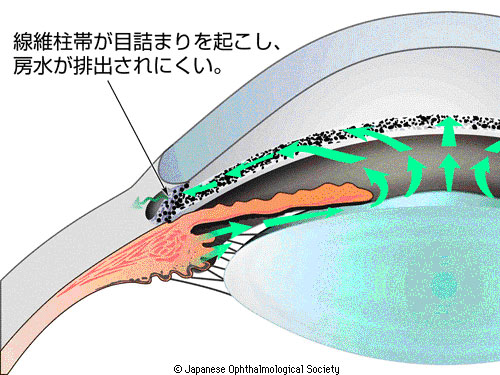
| 正常眼圧緑内障 |
|---|
| 眼圧が正常範囲(10~21mmHg)にもかかわらず、緑内障になる人がいます。 これを正常眼圧緑内障と呼び、開放隅角緑内障に分類されます。日本人の多くは正常眼圧緑内障です。特に近視の方は、正常眼圧緑内障を発症しやすく、近視の変化と緑内障の見分けがつきにくいことも多いです。近視の強い方は、緑内障の精査をおすすめします。 |
| 正常眼圧緑内障の手術について(神戸新聞記載記事) |
|---|
2.原発閉塞隅角緑内障
隅角が狭くなり、ふさがって房水の流れが妨げられ(線維柱帯がふさがれて)、眼圧が上昇します。慢性型と急性型があります。白内障手術によって隅角が広がるので、白内障手術も良い治療となります。適切に対処すればそれ以上は悪化が防げる緑内障ともいえます。通常の隅角検査に加え、当院では前眼部光干渉断層計を用いて隅角の閉塞具合を定量しています。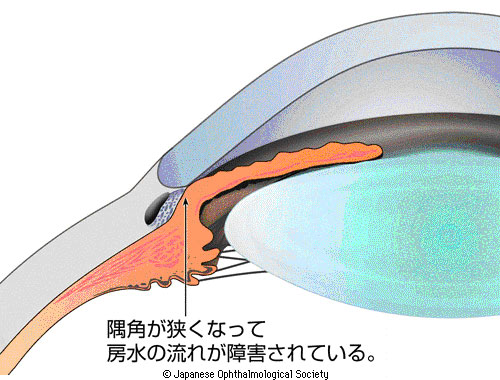
閉塞隅角緑内障・狭隅角(隅角が狭い)の方は、使用を控えた方がよい薬が多数あります。 例えば、内視鏡検査前に良く用いられるブスコパンや、抗不安薬、睡眠薬、風邪薬等があります。 そのような薬を使う場合は一度は隅角の状態を調べておいた方がよいと考えます。 状況によっては急激に眼圧が上がり、痛みがでる急性緑内障発作を発症することもあります。
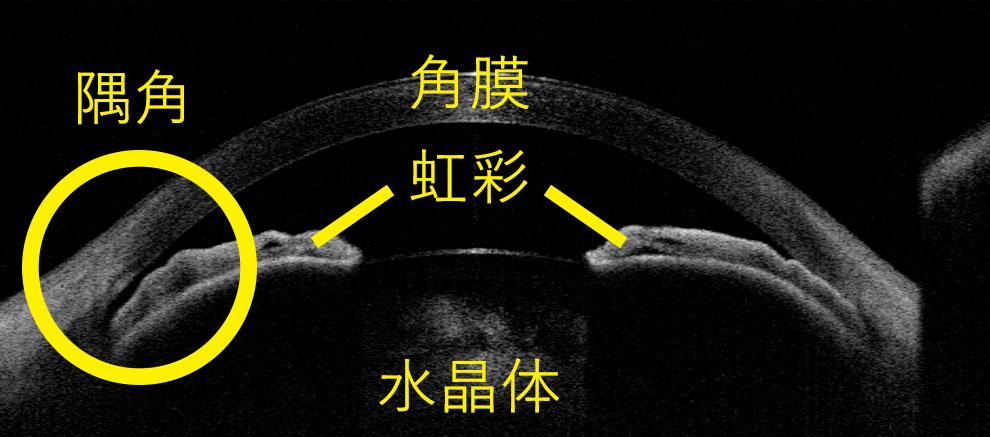
< 前眼部光干渉断層計による観察 >
3.先天緑内障
生まれつき隅角が未発達であることからおこる緑内障です。4.続発緑内障
外傷、角膜の病気、網膜剥離、眼の炎症など、他の眼の疾患による眼圧上昇や、ステロイド剤などの薬剤による眼圧上昇によっておこる緑内障です。 特にステロイドはよく使用する薬剤であり、内服薬だけでなく、軟膏、点鼻液、点眼液にも良く含まれています。 緑内障の方の皆がステロイドの影響で眼圧が上がるわけではありませんが、眼圧が上がりやすい”ステロイドレスポンダー” が多いとされています。ステロイドを使用されている方は定期的な眼圧測定が必要です。緑内障の
検査・診断
緑内障の検査は、視野検査・眼圧測定・画像診断の3つが基本です。 視神経乳頭や網膜に異常が認められ、その異常に一致して視野障害が見られれば緑内障と診断されます。隅角検査は、隅角の形状を観察し、緑内障の病型を決めるために必須の検査です。点眼麻酔後、特殊なコンタクトレンズを乗せて観察します。少し気持ち悪いですが、大事な検査です。

眼圧検査:接触型
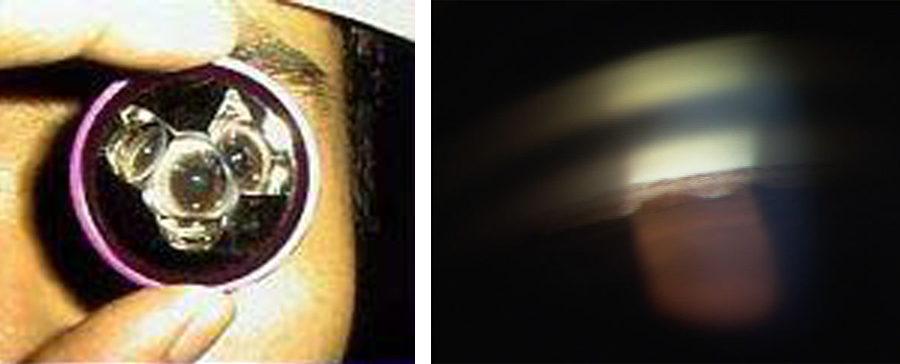
隅角検査
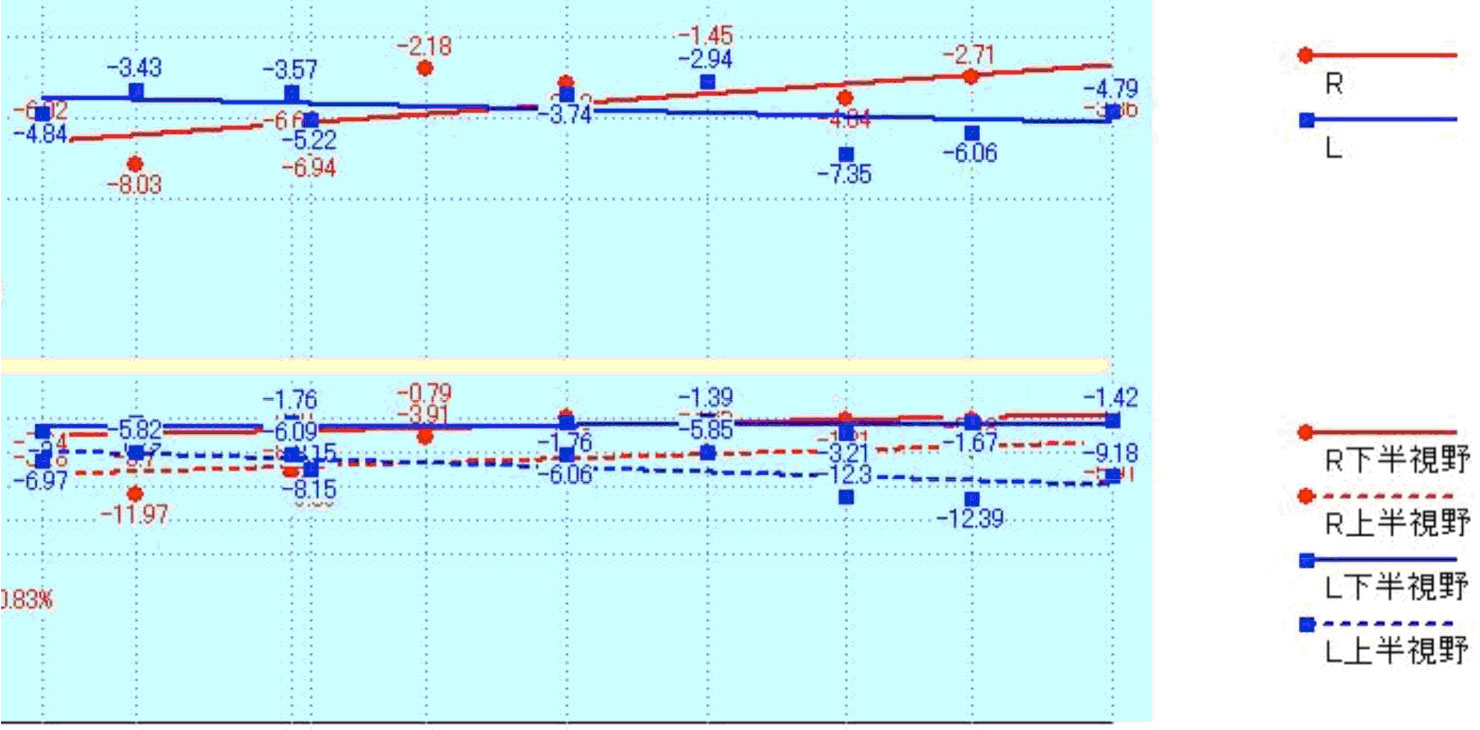
ビーライン社製 視野解析ソフトHfaFilesによる解析

カールツアイス社製ハンフリー視野計による視野検査結果
画像診断には最新の診断機器である光干渉断層計(OCT)を用います。患者さまに侵襲を与えずに視神経や網膜の状態を撮影することができます。院長はOCTを用いた緑内障の早期診断や管理について多くの研究を行い、他の医師向けに多くの講演を行って参りました(詳細はこちら)。緑内障とは判断しにくい、近視性変化や視神経部分低形成などの研究も行ってきた経験をもとに、より確実な診断をめざしています。
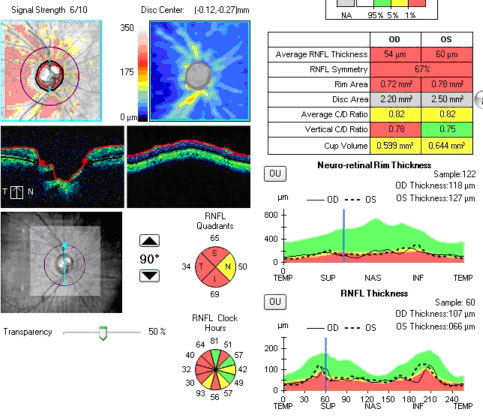
光干渉断層計による画像診断
視神経がいったん障害されると元には戻りませんので、早期発見・早期治療が大切になります。また、進行の有無を判断するためにも定期的な診察・検査が必要です。
緑内障の治療
1. 点眼治療
緑内障の進行を抑えるために有効なエビデンスは唯一、眼圧を下げることです。正常眼圧緑内障でも眼圧を下げることが重要です。まずは点眼薬で眼圧を下げる治療になります。緑内障の点眼薬には作用の違うものが数種類ありますので、眼圧・緑内障のタイプ、視野障害の程度によって点眼薬を組み合わせて使用します。患者様の状態によって点眼の組み合わせも変わります。緑内障の点眼薬は、たくさんさせば良く効くというものでありません。回数が決められていますので、きちんと長期間さすことが重要になってきます。| 点眼時の注意点 |
|---|
|
・点眼回数・量を守りましょう(1回1滴で充分)。 ・点眼後は目頭を軽く押さえるようにしましょう。 ・2つ以上の目薬を点眼するときは、5分程度間隔をあけるようにしましょう。 |
2.レーザー治療
開放隅角の方には線維柱帯の目詰まりを取り、房水の循環をよくすることで眼圧を下げる治療(レーザー線維柱帯形成術)が適応になります。選択的レーザー線維柱帯形成術(SLT)は正常な組織に障害を与えずに、安全で日帰りで行えます。治療そのものの時間は5分程度です。当院ではSLTも導入しております。しかし、効果が弱く、以下に述べる緑内障手術が必要なることもあります。3.緑内障手術
主に以下の観血的緑内障手術があります。患者さまの緑内障の状態によって、手術術式の選択を提案し、相談の上決定させていただきます。緑内障手術は見え方をよくする手術ではなく、しなくてすむならしない方が良いに決まっています。しかし、視機能を回復させることはできないからこそ、手術により悪化をとめる努力も必要です。院長は主に神戸大学附属病院等にてこれまで1000例以上の緑内障手術を行っており、現在も他院にて緑内障手術指導も行っています。緑内障手術は眼科手術の中でも手技が煩雑で、日帰りで手術を行える施設は限られていますが、当院では日帰りでの緑内障手術が可能です。入院が必要な状態であれば、院長が手術に立ち会え、術後診察もできる病院を紹介させていただきます。体への負担の少ない低侵襲緑内障手術(MIGS)が全国的に普及しつつあり、当院でも積極的に導入しています。| a.線維柱帯切開術 |
|---|
線維柱帯の目詰まりが原因で眼圧が上昇しているとの前提で、線維柱帯を切りひろげる手術です。この手術の最大の利点は、線維柱帯切除術で見られるような合併症は非常に少なく、視力低下などの永続的な視機能障害がまずないことです。一方、欠点としては、術後の眼圧下降はさほど強くはなく、シュレム管そのものがいたんでいる場合は効果がないこともあります。また、必ず目の中に出血しますので、1週間ほどは見えにくくなりますが自然に消退することがほとんどです。ローリスク、ローリターンの手術と言えます。 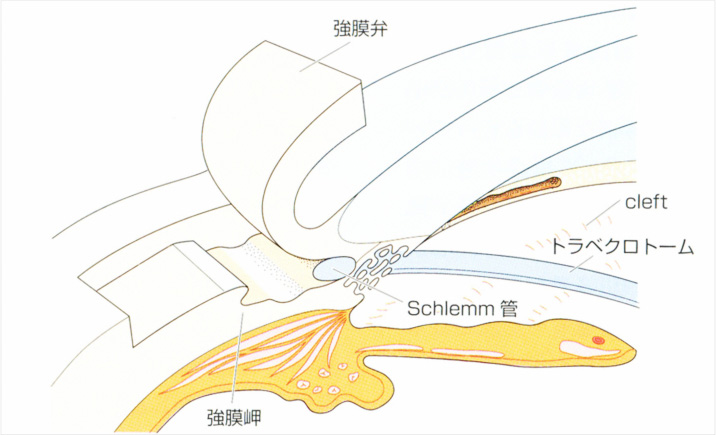
トラベクロトミー トラベクトームという機械を使った切開術もあります。院長はトラベクームインストラクターの資格を持っています。手技は非常に簡単で、短時間で終わる手術であり、緑内障の専門医でなくても導入しやすい手術なのですが、緑内障点眼薬数を含めた眼圧下降は従来の切開術よりもやや劣り、適応は限定されると考えています。 
トラベクトーム 流出路再建手術には、眼の外から行う眼外法と眼の中から行う眼内法の2種類があります。昔から行われている眼外法は、約4mmの白目(強膜と結膜)を切ってシュレム管を120度切開する手術です。眼内法は、最新式の切開手術であり、白目を切らずに目の中から糸ないしは小さなフックを用いてシュレム管を切開する方法です。当院では両方の術式が可能です。フックを用いた線維柱帯切開術は低侵襲緑内障手術(MIGS)と呼ばれ、5分程度の手術となります。 |
| b.線維柱帯切除術 |
|---|
緑内障手術としては最も一般的な手術であらゆる緑内障の病型に対し、適応となります。全国的にも最も一般的に行われている緑内障手術で、房水を眼球の中から外へ流すためのバイパスを作る手術です。房水を結膜(白目)の下まで流し出し濾過胞(水袋)を作成し、眼圧を下降させます。患者様の目の状態によって経過がかなり異なりますので、術後さまざまなメンテナンスが必要になることがあります(バイパスを縫った糸を切るレーザー処置や縫合、濾過胞を広げるニードリング等、いずれも処置ですので数分から10分程度で終わります)。線維柱帯切開術に比べて眼圧は良く下がる反面、最も大きな心配は晩期感染症といって、術後数年経ってから感染症を発生するリスクがあります。ハイリスク、ハイリターンの手術ですが、線維柱帯切除術しか適応にならない患者様もおられます。 患者様の状態によって、2011年に厚生労働省の認可が下りたエクスプレスも用いた濾過手術も行っております。エクスプレスは従来のトラベクレクトミーに比べて合併症が少ないのが特徴ですが、適応がやや限られます。 手術時間:25分から45分 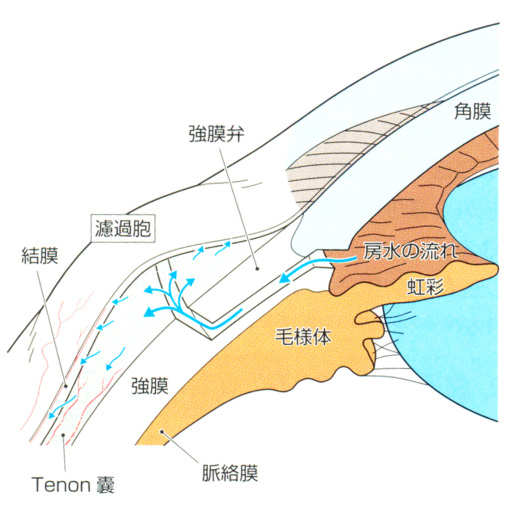
線維柱帯切除術 線維柱帯切開術も切除術も一回で一生効果が続いてくれる場合もありますが、複数回手術が必要なこともあります。残念ながらどんなにベテランの医師が執刀したとしても切除術は切開術や白内障手術に比べ、術後経過の確実性が少ない手術です。だからこそ、安全を目指し、将来の追加手術も備えて施行する必要があると考えます(院長の神戸新聞掲載記事はこちら)。 |
| c.プリザーフロマイクロシャント |
|---|
|
プリザーフロマイクロシャントとは、新しい術式のチューブインプラント手術です。  プリザーフロマイクロシャントは通常、眼の11時または1時の方向から入れます。麻酔により、手術中の痛みはほとんどありません。 手術時間:20~25分    プリザーフロマイクロシャントは目の中(結膜の下)に挿入するため、それ自体の異物感はありませんが、目の表面の手術なので、手術直後は違和感やゴロゴロすることがあります。 また時間の経過とともに、手術で作成した房水の排出路(「濾過胞」と呼びます)が部分的にふさがって眼圧が上がることがあります。その場合は、専用の針状の器具を用いてふさがった部分を剥がす 「ニードリング」という処置や、濾過胞を再度作成する再手術などを行うことで、ふたたび眼圧を下げることができます。 プリザーフロマイクロシャントを入れることで、眼圧は平均で10mmHg台前半に下がり、使っていた緑内障点眼薬を大幅に減らすことも可能です。 わからないことは主治医と相談しながら、最適の治療法を考えていきましょう。 |
| d.隅角癒着解離術 |
|---|
閉塞隅角緑内障に適応となります。線維柱帯に癒着してしまった虹彩をはずします。原発閉塞隅角緑内障の方はほとんどの方がこの手術で正常眼圧になります。たいていは白内障が残っているために閉塞隅角緑内障となるので白内障手術も同時に行います。この場合の手術時間は20分から30分です。虹彩の形によっては(台形虹彩等)、術後にレーザーによって隅角を広げる(レーザー隅角形成術)を行うこともあります。 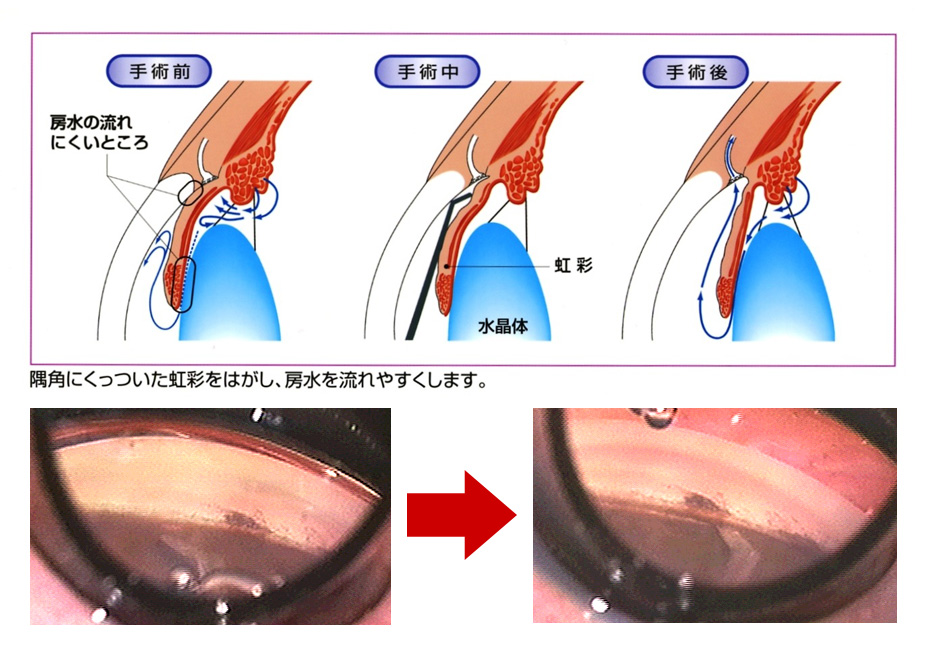
閉塞隅角の方では、まだ視力がでていても早めに白内障手術をすることをおすすめします。分厚い水晶体を白内障手術により厚みがうすい眼内レンズに変えることで、隅角が広がるからです。虹彩が隅角に癒着した場合、隅角癒着解離術を同時に行うことで、閉塞隅角の機序は治ったと考えて良いと思います。
閉塞隅角緑内障は適切に発見し、手術を行うことで、ほぼ緑内障の進行は止められると考えています。 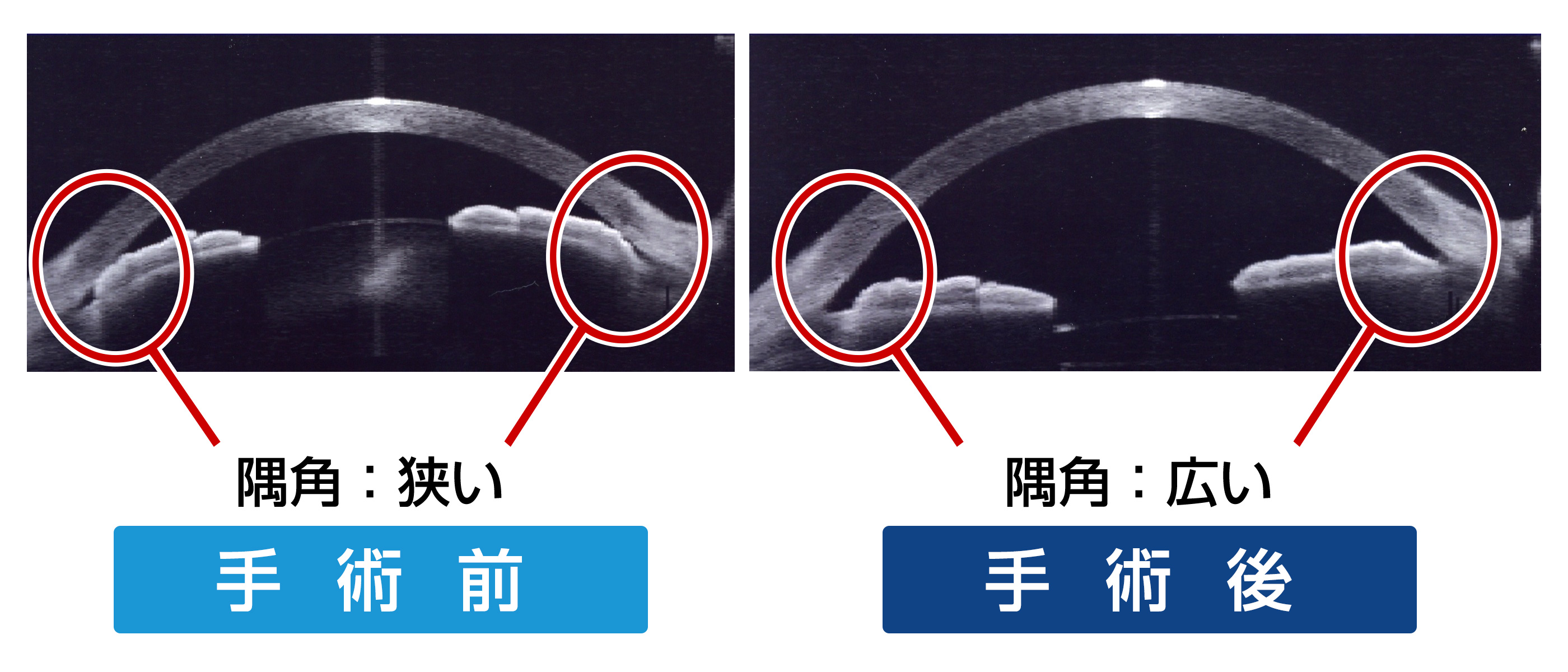 |
| f. 緑内障チューブインプラント手術 |
|---|
緑内障チューブインプラント手術は、濾過手術を行っても眼圧を下げることが難しい眼に対して行います。インプラントは、眼内ではなく、結膜(白目)と眼球の間に留置します。眼の中の房水を、眼の中にチューブを留置することで眼の奥に流す手術です。神戸大学附属病院での経験を生かし、当院では最も安全と思われる、毛様溝挿入型のインプラント手術を行っています。しばらく眼圧が高い時期(一過性高眼圧時期)が2,3週続くと言われていますが、その後、眼圧は安定します。頻度は高くないですが、留置しているプレートが出てくるなどの合併症が言われています。 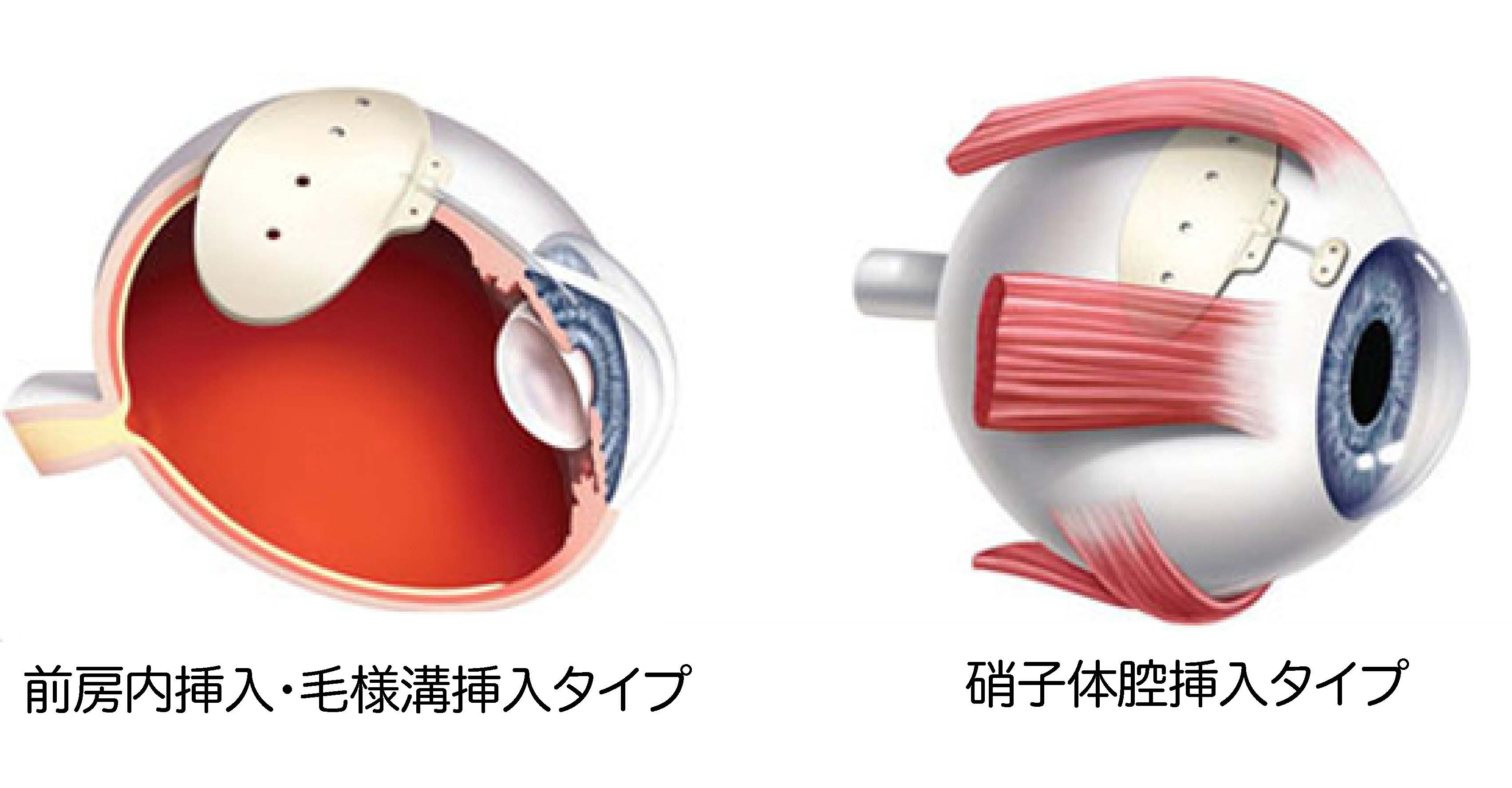
眼圧が高い緑内障では確実に視野狭窄が進行し、失明に至ることもあります。そのため、多少のリスクがあっても緑内障手術を施行せざるえない方もおられます。トラベクレクトミーでは太刀打ちのできない眼に対して、チューブインプラント手術は有用です。
|








